پارگی رحم در زایمان طبیعی | علت پاره شدن رحم و درمان آن پس از زایمان

پارگی رحم یکی از مشکلاتی است که ممکن است در حین زایمان رخ دهد. پارگی رحم عارضه ای نادر اما ممکنالوقوع است که مختص زایمان طبیعی نیست. در واقع در سزارین خطر پارگی رحم مادر وجود دارد اما احتمالش کمتر است و به مهارت پزشک بستگی دارد. سابقه سزارین و زایمانهای متعدد از مهمترین فاکتورهای دارگی رحم هستند. علل و علائم مختلفی برای پارگی رحم وجود دارد که در این مقاله در مورد مهمترینشان توضیح خواهیم داد.
با نصب اپلیکیشن گهواره، در جریان تغییرات هفته به هفته بارداری خود قرار میگیرید. این برنامه، اطلاعات تخصصی درباره رشد جنین، سلامت مادر و تغذیه ارائه میدهد و تمامی آزمایشات و معاینات بارداری را یادآوری میکند و هر روز یک پیام مشاورهای متناسب با سن بارداری خود دریافت خواهید کرد.
پارگی رحم در چه شرایطی رخ میدهد؟
در فرایند زایمان واژینال یا طبیعی احتمال وقوع پارگی رحم و سر خوردن جنین به داخل شکم مادر وجود دارد. این واقعه بسیار خطرناک است و در کنار اینکه میتواند به خونریزی شدید مادر منجر شود، در خفگی جنین نیز تاثیر دارد. یادآوری می کنیم که به عنوان عوارض کوتاه مدت زایمان طبیعی، این عارضه بسیار نادر است و کمتر از یک درصد از مادران باردار ممکن است آن را تجربه کنند.
حتی ممکن است پارگی رحم در مادرانی که هرگز عمل سزارین نداشتهاند، رخ داده است. این نوع پارگی میتواند ناشی از ضعف عضلات پس از چندین بارداری، استفاده بیش از اندازه از داروهای القاکننده زایمان، یک عمل جراحی رحمی یا استفاده از فورسپس برای زایمان باشد.

چه کسانی بیشتر در معرض پارگی رحم هستند؟
اگر زایمان از نوع VBAC است، یعنی مادر باردار قبلا حداقل یک بار تجربه زایمان سزارین را داشته است. بنابراین برای چنین مادرانی احتمال پارگی رحم بیشتر از سایر مادرانی است که چنین تجربهای نداشته اند. به طور کلی هر نوع زخم در رحم و جراحی و بریدگی قبلی در رحم میتواند خطر پارگی رحم در زایمان طبیعی را بیشتر کند. هر چه تعداد سزارینهای یک مادر بیشتر باشد، خطر پارگی رحم نیز بیشتر است. به همین جهت است که بسیاری از پزشکان VBAC را پیشنهاد نمیدهند یا تنها در شرایط خاص پیشنهاد می کنند.
شایع ترین علل پارگی رحم
- جدا شدن اسکار انسزیون قبلی سزارین
- کورتاژ
- سوراخ شدگی رحم یا میومکتومی
- تحریک بیش از حد یا نامناسب رحم با اکسی توسین
علائم و نشانههای پارگی رحم
اگر پارگی رحم رخ بدهد، در مراحل اولیه زایمان طبیعی رخ خواهد داد. گرچه ممکن است پزشک بارداری و مادر باردار فورا متوجه آن نشوند، اما اولین علامت پارگی رحم پیدا شدن اختلال در ضربان قلب جنین است. به طور کلی زنانی که قرار است زایمان طبیعی را تجربه کنند، در طی فرایند زایمان باید مدام از جهت پارگی رحم بررسی و رصد شوند، خصوصا زنانی که VBAC را تجربه میکنند، به مراقبت بیشتری نیاز دارند، زیرا حساسیت بالاتری در این موضوع دارند.
- افت شدید فشار خون
- تند شدن ضربان قلب مادر
- حالت غش و از حال رفتن و حتی درد قفسه سینه به علت تحریک دیافراگم
- خونریزی شدید واژینال
- درد ناگهانی در بین انقباضات
- کند یا تند شدن انقباضات زایمان
- درد و ناراحتی شکمی غیر طبیعی
- افتادن سر جنین به داخل کانال تولد
- برامدگی زیر استخوان شرمگاهی
- درد ناگهانی در محل زخم قبلی رحم
- از دست دادن انعطاف پذیری عضله رحم
- ضربان سریع قلب، فشار خون پایین و شوک مادر
- ضربان غیر طبیعی قلب جنین
- عدم موفقیت روند طبیعی زایمان
درمان پارگی رحم چگونه است؟
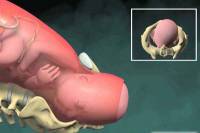
وقتی در جریان زایمان طبیعی پارگی رحم اتفاق میافتد، زایمان سزارین اضطراری انجام میشود. متاسفانه اگر در چنین شرایطی رحم به شدت آسیب دیده باشد و خونریزی شدیدی داشته باشد، چارهای جز برداشتن رحم به کمک عمل هیسترکتومی(Hysterectomy) نیست. در صورتی که خونریزی قابل کنترل باشد و پارگی رحم خیلی شدید و زیاد نباشد، رحم خود به خود ترمیم خواهد شد. دریافت آنتیبیوتیک برای جلوگیری از عفونت بعد از چنین زایمانی لازم و ضروری است.
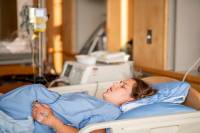
استراحت کردن مادر تازه فارغ شدهای که چنین زایمان سختی را از سر گذرانده است، لازم و ضروری است. زیرا مقدار خون زیادی از دست داده است. حتی اگر Hysterectomy انجام نشده باشد، داشتن احساس ضعف و سرگیجه در این شرایط کاملا عادی است که فقط با استراحت کامل، خوردن غذاهای مقوی، دریافت مکمل آهن، نوشیدن مایعات زیاد و رعایت تمام توصیههای پزشکی رفع خواهد شد.
بنابراین درمان پارگی رحم یا خارج کردن کامل رحم از بدن در عمل لاپاراتومی اورژانس و زایمان سزارین است؛ یا دوختن رحم و ترمیم رحم با جراحی. یادآوری میکنیم که چنانچه جداشدگی تا سرخرگهای رحمی ادامه داشته باشد یا اگر خونریزی تهدید کننده حیات مادر باشد، برداشتن رحم الزامی است.
بی شک در مواردی که بیمار علائم ادراری یا عدم تخلیه کامل ادرار یا مدفوع دارد یا در انجام نزدیکی مشکل دارد یا تغییر سبک زندگی و انجام ورزش در درمان بیماری موثر نیست، جراحیهای ترمیمی توصیه میشود. بدیهی است که این عارضه در زایمان طبیعی از عوارض زایمان طبیعی برای نوزاد جدا است.
عمل افتادگی و پارگی رحم
در عمل افتادگی و پارگی رحم، رحم به داخل واژن جابه جا میشود. این بیماری با نام "پرولاپس" شناخته میشود. عمل افتادگی و پارگی رحم اولین و آخرین راه برای حل مشکلات بیماری پرولاپس نیست؛ در واقع به جز مواردی که موجب ایجاد ناراحتی در بیمار میشوند، نیاز به اقدام درمانی خاصی نیست. اما چنانچه افتادگی و پارگی رحم پیشرفته باشد و منجر به بی اختیاری ادرار شده باشد، انجام چنین عملی لازم و ضروری است. عمل افتادگی و پارگی رحم به دو شکل جراحی هیسترکتومی و جراحی تعلیق انجام می شود. در جراحی به روش تعلیق رحم با استفاده از رباطهای لگن (تثبیت ساکرواسپینوس) به حالت اولیه بازگردانده میشود و در روش هیسترکتومی رحم از طریق واژن و شکم خارج می شود.
به طور کلی نوع عمل افتادگی و پارگی رحم به شدت پرولاپس، تصمیم بیمار برای بارداریهای آینده، سن، سلامتی و دیگر مشکلات پزشکی بیمار بستگی دارد.
توصیه میکنیم قبل از عمل افتادگی و پارگی رحم موارد زیر را رعایت کنید
- تغییر سبک زندگی
- کاهش وزن
- زور نزدن زیاد
- بلند نکردن اجسام سنگین
- درمان سرفه مزمن
- مصرف هورمون استروژن به دستور پزشک
- پساری واژینال
تشخیص افتادگی رحم با سونوگرافی
به طور کلی افتادگی رحم درجات مختلفی دارد. ممکن است کلی باشد و ممکن است جزئی باشد؛ در افتادگی رحم جزئی تنها بخشی از رحم بر روی واژن میافتد و در افتادگی کامل بافت رحم از واژن بیرون میزند. افتادگی رحم جزئی معمولا بی نشانه است و تنها در معاینه بالینی تشخیص داده می شود. چنانچه افتادگی رحم کلی و شدید باشد، حتی خودِ بیمار هم متوجه آن میشود. اگر افتادگی رحم، جابه جایی رحم از محل نرمال خود باشد، در سونوگرافی مشخص میشود. اما به طور کلی تشخیص قطعی افتادگی رحم با معاینه است.
نشانههای افتادگی رحم
- احساس اینکه جسمی از واژن خارج میشود
- احساس سنگینی و ناراحتی در لگن
- احساس درد حاد در زمان مقاربت جنسی
- احتباس ادرار یا بی اختیاری ادراری
- خونریزی واژینال
- کمر درد
- عفونت های مزمن لگنی
پارگی رحم در کورتاژ
کورتاژ یک روش درمانی-تشخیصی است که تنها در شرایط خاص انجام میشود. کورتاژهای تشخیصی بیشتر در مورد زنانی که دچار اختلالات و نامنظمیهای پریودی هستند، استفاده میشود؛ خصوصا خانمهای بالای 35 سال. معمولا خانمهایی که در تخمک گذاری اختلال دارند، یا فیبروم رحمی دارند و در نتیجه درگیر خونریزیهای نامنظم هستند، در عمل کورتاژ تشخیصی سلولهای جداره داخلی رحم آنها یا همان لایه آندومتر تراشیده میشود تا فرضیه سلولهای مشکوک یا سرطانی رد یا تایید شود.
کورتاژهای درمانی مربوط به حاملگیهایی است که منجر به سقط اجتناب ناپذیر شده است. چنانچه سن جنین سقط شده زیر 20 هفته باشد، کورتاژ درمانی انجام میشود.
کورتاژ در حاملگیهای پایینتر از 13 تا 14هفتگی به نام «دی اند سی» معروف است. در این نوع از کورتاژ ابتدا باید دهانه رحم باز شود و سپس محصولات حاملگی تخلیه شود. در کورتاژ «دی اند ای» استخوان بندی جنین تشکیل شده و سن او بالای 14 هفته است.

احتمال پارگی رحم در کورتاژ درمانی وجود دارد. با این حال اینکه پزشک بارداری از مهارت کافی برای این کار برخوردار باشد، بسیار مهم است. با توجه به این که در دوران بارداری دیواره رحم به شده نازک میشود، اگر کورتاژ به صورت تهاجمی و توسط شخصی بی تجربه انجام شود، احتمال پارگی رحم در کورتاژ به شدت بالا میرود و منجر به خونریزی رحم و احتمالا عوارض بلندمدت زایمان طبیعی خواهدد شد.
علائم پارگی سرکلاژ
در دوران بارداری، وقتی پزشک تشخیص دهد که طول گردن رحم (سرویکس) کوتاه است و احتمال زایمان زودرس یا سقط جنین وجود دارد، عمل سرکلاژ را انجام میدهد تا به این ترتیب بارداری را حفظ کند. سرکلاژ همان دوخت دهانه رحم است که برای بسته نگه داشتن سرویکس انجام میشود. در صورتی که سرکلاژ به موقع و در هفتههای لازم (هفته 12 تا 14 بارداری) انجام نشود، احتمال سقط جنین بالا میرود. البته در مواردی استراحت مطلق مادر باردار تا انتهای بارداری میتواند در حفظ بارداری موثر باشد.
خونریزی از واژن، تب بالای 38 درجه، آبریزی یا ترشح غیر طبیعی از واژن، بوی ناخوشایند واژن، درد کمر یا درد زیر شکم، سفت شدن شکم، احساس خارج شدن چیزی از واژن از علائم پارگی سرکلاژ است.
* سرکلاژ چیست و چرا انجام میشود؟
کلام آخر
پارگی رحم موضوعی نیست که بتوان آن را نادیده گرفت و برای رفع این مشکل اقدامی نکرد. اگر به هر دلیل احتمال وقوع این عارضه در یک مادر باردار به هر دلیل بالا باشد، باید از قبل تمهیدات لازم اندیشیده شود تا منجر به عواقب سخت و خطرناک نشود. با این وجود آمادگی پزشک بارداری و تیم جراحی برای وقوع چنین حادثهای در فرایند زایمان طبیعی در هر مادر بارداری و با هر پیشینهای از بیماری، در کنترل این عارضه بسیار مهم و موثر است. یادآوری میکنیم که این عارضه نادر در زایمان طبیعی نباید باعث شود که مادران باردار عوارض زایمان سزارین را نادیده بگیرند و بدون نظر پزشک از ابتدا به سمت زایمان سزارین بروند.














 روزانه پیام مشاور، متناسب با سن کودکتون دریافت کنین.
روزانه پیام مشاور، متناسب با سن کودکتون دریافت کنین.  سوالاتتون رو از مامانای با تجربه بپرسین.
سوالاتتون رو از مامانای با تجربه بپرسین. با بازیهایی که به رشد هوش و خلاقیت فرزندتون کمک میکنه آشنا بشین.
با بازیهایی که به رشد هوش و خلاقیت فرزندتون کمک میکنه آشنا بشین.